Карта внутреннего контроля качества и безопасности медицинской деятельности
Примеры карт внутреннего контроля качества медицинской помощи
Один из элементов контроля в сфере здравоохранения – контроль качества и безопасности медицинской деятельности.
Федеральным законодательством в сфере охраны здоровья утверждены три разновидности контроля:
↯ Внимание! Для скачивания доступны новые образцы: Приказ о внедрении ВКК, Алгоритм создания СОПа, Приказ о Внедрении профстандартов
- Государственный.
- Ведомственный.
- Внутренний.
Внутренний контроль – это особая процедура, которую каждое лечебное учреждение проводит своими силами. Пакет документов по этому направлению работы утверждается главным врачом. Один из них – Карта внутреннего контроля качества медицинской помощи, образец которой можно найти в этой статье.
В карте внутреннего контроля фиксируются все итоги экспертизы определенного случая оказания медицинской помощи больному.
Данный документ включает в себя четыре блока сведений:
- Общая информация о документе.
- Информация, позволяющая определить случай оказания медицинской помощи.
- Итоги экспертизы качества медицинской помощи.
- Особые отместки и сведения, наделяющие карту юридической силой.
Каждый раздел карты внутреннего контроля нуждается в подробном рассмотрении.
Общая информация о документе
В этот раздел должна быть включены сведения о лечебно-профилактическом учреждении, форме карты и номере локального акта, ее утвердившего. Обязательно должен быть указан номер приложения к локальному акту, содержащий карту.
Стоит помнить о том, что для разных видов медицинской помощи (стационарной и амбулаторной) выработаны разные критерии оценки качества. По этой причине карты для этих двух видов медпомощи должны быть установлены отдельными приложениями.
Название карты должно располагаться по ее центру. Например, «Карта внутреннего контроля качества медицинской помощи в амбулаторных условиях». Допустимо использовать сокращенное наименование лечебного учреждения, но обязательно должна быть указана его организационно-правовая форма. Примеры карт приведены ниже.
Информация, позволяющая идентифицировать случай оказания медицинской помощи
В данном блоке необходимо предусмотреть наличие следующей информации:
- наименование структурной организации ЛПУ;
- ФИО, дата рождения пациента;
- срок лечения;
- номер медицинской карты больного, полиса ОМС;
- внутренний код лечащего врача, его ФИО;
- установленный клинический диагноз, его шифр по МКД;
- сопутствующие патологии у пациента, их осложнения;
- патологоанатомический диагноз (в случае смерти пациента).
Автоматизация экспертизы
Приведенные образцы карты внутреннего контроля качества медицинской помощи дают некоторые возможности для автоматизации экспертизы. Крупные лечебные учреждения, регулярно проводящие контрольные мероприятия, могут устанавливать для этого специализированное программное обеспечение.
Это может быть модуль Медицинской информационной системы (МИС) или любая сторонняя программа.
Медицинские организации меньшего размера могут самостоятельно создавать и внедрять средства автоматизации процесса на основе электронных таблиц. Это дает учреждению некоторые преимущества, например, свободу от разработчиков и полное удовлетворение собственных нужд в автоматизации процессов. Однако в этом случае все данные в таблицу придется вводить вручную, то же самое касается и переноса данных.
Кроме того, такой сервис не защищен от ошибок, в нем нет возможности хранения персональных данных и отсутствует возможность интеграции в МИС, а со временем при такой работе накапливается большое число рабочих файлов.
Итоги экспертизы качества оказания медицинской помощи
Комплекс показателей для оценки качества оказания медицинской помощи в условиях стационара и амбулатории установлен приказом №422ан от 07.07.2015. Данные критерии включают в себя как конечные, подлежащие непосредственной оценке, и детализированные параметры (так называемая двухуровневая иерархия критериев).
Итоги экспертизы по показателям качества – это, по сути, односложные ответы на вопросы. Стоит сказать о том, что подобный подход является несколько упрощенным. Он удовлетворит интересы надзорных органов, но не сможет послужить основой для принятия мер по улучшению качества оказания медпомощи.
О менеджменте качества в этом случае не может быть и речи.
Итоги экспертизы должны быть не просто формальным бланком, содержащим вопросы и ответы на них, Данные, выявленные в ходе ее проведения, должны подходить для проведения детального анализа и применения с целью улучшения качества, то есть служить определенной базой для принятия управленческих решений.
Поэтому к каждому из критериев целесообразно добавить следующие графы:
Технология проведения экспертизы качества оказания медицинской помощи описывается в локальном документе лечебного учреждения.
В нем указываются:
- основные принципы оценивания;
- оценочные шкалы и показатели;
- признаки отнесения отклонений лечения к тому или иному диапазону шкалы;
- пороговые значения дефектов качества;
- признаки нарушений;
- порядок работы с документацией;
- информационные источники и др.
Эксперты должны обладать достаточным уровнем подготовки по своей специальности, так и по вопросам проведения экспертизы качества оказания медицинской помощи.
Допустимо проводить экспертизу по одной карте на всех уровнях контроля. Это позволяет обеспечить преемственность.
Допустима классическая трехуровневая модель контроля:
- I уровень – руководство структурного подразделения ЛПУ;
- II уровень – руководитель медицинской службы ЛПУ;
- III уровень – врачебная комиссия.
Если структурных подразделений нет, уровней будет всего два – I-II – руководитель учреждения и III – врачебная комиссия. Таким образом, при двухуровневой модели в карте внутреннего контроля будет 4 поля для занесения числа дефектов и экспертных оценок, а при трехуровневой – 6. Все обнаруженные и устраненные нарушения разумнее всего фиксировать независимо от уровня, на котором они были выявлены или устранены.
Внизу таблицы,образец которой представлен выше, создается отдельная строка для итоговых значений: общего количества обнаруженных и устраненных нарушений, количества выявленных дефектов и коэффициента качества оказания медицинской помощи.
Коэффициент качества медицинской помощи – это величина, являющаяся, по сути, суммой оценок включенных критериев оценки качества I уровня иерархии, деленная на из количество. Например, в амбулаторной карте пациента 15 критерием I уровня иерархии, 3 из которых не используются в данном случае.
Таким образом, коэффициент качества медицинской помощи рассчитываем по следующей формуле:
Расчет оценки качества делимых показателей производится по этому же принципу – сумма оценок качества используемых критериев делится на их количество.
К примеру, есть три критерия II уровня, но один из них не используется.
Расчет оценки производится по формуле:
Образцы карты внутреннего контроля качества медицинской помощи, приведенные выше, содержат различные условные обозначения, снабженные сносками, а также сокращения и аббревиатуры. Это сделано с целью повышения ее вместительности.
Рекомендуется сделать все формы документов в системе внутреннего контроля одно- или двусторонними.
Юридическая сила итогов экспертизы
Карта внутреннего контроля будет иметь юридическую силу только в том случае, если в ней предусмотрены такие пункты, как:
- Дата проведения контроля.
- Информация об эксперте – его ФИО, должность.
- Подпись эксперта.
- Отметка об ознакомлении лечащего врача с результатами экспертизы (ФИО, даты ознакомления и подписи).
Эти сведения имеют отношение не только к конкретному случаю оказания медицинской помощи пациенту, но и к самой экспертизе качества, поэтому они указываются на каждом уровне контроля раздельно. Дата указывается сверху таблицы, остальная информация – под таблицей в двух отдельных строках.
Об утверждении методических рекомендаций по организации внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области, Распоряжение Минздрава Архангельской области от 20 июля 2015 года №256-рД
Об утверждении методических рекомендаций по организации внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области
В соответствии со статьей 90 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» и приказом Министерства здравоохранения и социального развития Российской Федерации от 05 мая 2012 года N 502н «Об утверждении порядка создания и деятельности врачебной комиссии медицинской организации»:
1. Утвердить прилагаемые методические рекомендации по организации внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области (далее - Методические рекомендации).
2. Руководителям государственных медицинских организаций Архангельской области разработать и утвердить положение по организации внутреннего контроля качества и безопасности медицинской деятельности на основе Методических рекомендаций и организовать работу по проведению внутреннего контроля качества и безопасности медицинской деятельности в соответствии с утвержденным положением.
3. Отделам министерства здравоохранения Архангельской области обеспечить контроль за организацией и проведением внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области при рассмотрении обращений граждан и оценке качества оказанной медицинской помощи.
4. Настоящее распоряжение вступает в силу со дня его подписания.
Министр
Л.И. Меньшикова
Методические рекомендации по организации внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области
УТВЕРЖДЕНЫраспоряжениемминистерства здравоохраненияАрхангельской областираспоряжением от 20 июля 2015 года N 256-рд
I. Общие положения
1. Настоящие Методические рекомендации по организации внутреннего контроля качества и безопасности медицинской деятельности в государственных медицинских организациях Архангельской области (далее - Методические рекомендации), разработанные в соответствии со статьей 90 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» и приказом Министерства здравоохранения и социального развития Российской Федерации от 05 мая 2012 года N 502н «Об утверждении порядка создания и деятельности врачебной комиссии медицинской организации», устанавливают общие организационные и методические принципы организации и проведения внутреннего контроля качества и безопасности медицинской деятельности (далее - внутренний контроль) в государственных медицинских организациях Архангельской области (далее - медицинские организации).2. Целями внутреннего контроля являются:обеспечение прав пациентов на получение медицинской помощи в соответствии с установленными порядками оказания медицинской помощи и на основе стандартов медицинской помощи, клинических рекомендаций, протоколов; обеспечение безопасности пациентов и медицинского персонала при осуществлении профессиональной деятельности по оказанию медицинской помощи.3. Задачами внутреннего контроля являются: предупреждение, выявление и пресечение нарушений требований к обеспечению качества и безопасности медицинской деятельности, установленных законодательством Российской Федерации;принятие мер по пресечению и (или) устранению последствий и причин нарушений, выявленных в рамках внутреннего контроля;выявление дефектов медицинской помощи, врачебных ошибок и других факторов, оказавших негативное действие и повлекших за собой снижение качества и эффективности медицинской помощи, а также льготного лекарственного обеспечения, медицинских осмотров, медицинских экспертиз, медицинских освидетельствований, деятельности, связанной с трансплантацией (пересадкой) органов и (или) тканей, обращением донорской крови и (или) ее компонентов в медицинских целях, при проведении диспансеризации; установление причин их возникновения и степени их влияния на здоровье конкретных пациентов;обеспечение качества медицинской помощи, оказываемой в медицинской организации;соответствие организации медицинской деятельности учреждения (его структурных подразделений) требованиям нормативных правовых актов;обеспечение уровня профессиональной подготовки врачей и специалистов со средним медицинским образованием, выполнение программы повышения квалификации персонала;соблюдение требований безопасности при эксплуатации медицинских изделий и их утилизации; соблюдение установленных правил в сфере обращения медицинских изделий;соблюдение требований законодательства Российской Федерации при обращении лекарственных средств;соблюдение требований по обеспечению инфекционной безопасности в медицинской организации: профилактика инфекций, связанных с оказанием медицинской помощи, вакцинация сотрудников, обеспечение безопасного обращения с медицинскими отходами; соблюдение объемов, сроков и условий оказания медицинской помощи в медицинской организации;организация обучения работников безопасным методам и приемам труда; предоставление работникам, занятым на работах с вредными и (или) опасными условиями труда, компенсаций, установленных по результатам специальной оценки условий труда (продолжительность рабочего времени, дополнительный оплачиваемый отпуск, организация и проведение периодических медицинских осмотров); обеспечение работников средствами индивидуальной защиты, молоком или другими равноценными пищевыми продуктами, лечебно-профилактическим питанием;регистрация и анализ результатов проведенного внутреннего контроля; изучение удовлетворенности граждан оказанной медицинской помощью; подготовка предложений для руководителя медицинской организации, направленных на устранение причин возникновения дефектов медицинской помощи, повышение качества, эффективности и безопасности оказываемой медицинской помощи. 4. Порядок организации внутреннего контроля в медицинской организации утверждается приказом руководителя медицинской организации с учетом специфики деятельности, структуры, штатного расписания медицинской организации и регламентирует в том числе: перечень должностей работников (структурных подразделений) медицинской организации, на которых возложены обязанности по организации и проведению внутреннего контроля; уровни проведения внутреннего контроля; сроки и последовательность осуществления внутреннего контроля; объемы проведения внутреннего контроля; случаи оказания медицинской помощи, подлежащие внутреннему контролю в обязательном порядке; порядок регистрации результатов внутреннего контроля; порядок проведения анализа результатов внутреннего контроля; принятие мер по результатам внутреннего контроля. 5. Внутренний контроль осуществляется: руководителем медицинской организации; врачебной комиссией медицинской организации; заместителями руководителя медицинской организации в соответствии с распределением полномочий и должностными инструкциями; руководителями структурных подразделений медицинской организации в пределах установленных полномочий; иными работниками и (или) комиссиями, специальными структурными подразделениями медицинской организации, сформированными, в том числе на функциональной основе. 6. Приказом руководителя медицинской организации из числа его заместителей назначается ответственный за организацию и проведение внутреннего контроля в медицинской организации. 7. Для проведения внутреннего контроля могут привлекаться (по согласованию) главные внештатные специалисты министерства здравоохранения Архангельской области (далее - минздрав АО), работники образовательных организаций, работники иных организаций. 8. Организация и проведение внутреннего контроля осуществляется за счет финансовых средств медицинской организации.9. Медицинской организацией обеспечивается прохождение работниками, осуществляющими проведение внутреннего контроля, обучения по вопросам обеспечения, управления, контроля качества и безопасности медицинской деятельности. 10. Ответственность за организацию внутреннего контроля в медицинской организации несет руководитель медицинской организации. 11. Контроль за соблюдением установленного порядка внутреннего контроля в организации осуществляется минздравом АО в рамках установленных полномочий.
II. Организация проведения внутреннего контроля качества медицинской деятельности
II. Организация проведения внутреннего контроля качествамедицинской деятельности
12. Внутренний контроль качества медицинской деятельности (далее - контроль качества) осуществляется путем оценки конкретного случая оказания медицинской помощи, совокупности случаев оказания медицинской помощи, отобранных по тематическому признаку, на основании анализа первичной учетной медицинской документации, иной документации, используемой при профессиональной деятельности по оказанию медицинской помощи, проведению медицинских экспертиз, медицинских осмотров и медицинских освидетельствований, санитарно-противоэпидемических (профилактических) мероприятий и профессиональной деятельности, связанной с трансплантацией (пересадкой) органов и (или) тканей, обращением донорской крови и (или) ее компонентов в медицинских целях: 1) сбора жалоб, анамнеза, данных объективного осмотра; 2) диагностических мероприятий; 3) оформления и обоснования диагноза; 4) лечебно-профилактических мероприятий, медицинской реабилитации; 5) мероприятий медицинской экспертизы, медицинского освидетельствования; 6) сроков оказания медицинской помощи; 7) преемственности, этапности оказания медицинской помощи; 8) результатов оказания медицинской помощи; 9) оформления медицинской документации. 13. При проведении контроля качества оцениваются соблюдение установленных порядков оказания и стандартов медицинской помощи, клинических протоколов, клинических рекомендаций, своевременность, эффективность и безопасность оказания медицинской помощи (оптимальность выбора медицинских технологий с учетом минимизации риска их применения, принятие адекватных мер профилактики ятрогенных осложнений, соблюдение правил хранения и применения лекарственных препаратов, расходных материалов, обеспечение санитарно-гигиенического и противоэпидемического режимов в соответствии с санитарно-эпидемиологическими нормами и правилами и иными установленными законодательством Российской Федерации нормативными и правовыми актами). 14. В медицинской организации контроль качества осуществляется на трех уровнях:на первом уровне контроль качества проводится заведующим структурным подразделением медицинской организации путем оценки конкретных случаев оказания медицинской помощи; на втором уровне контроль качества осуществляется заместителем руководителя медицинской организации в разрезе структурных подразделений и медицинской организации в целом путем проведения контроля качества случаев оказания медицинской помощи первого уровня, оценки конкретных случаев оказания медицинской помощи;на третьем уровне врачебной комиссией медицинской организации проводится контроль качества наиболее сложных и конфликтных ситуаций, требующих комиссионного рассмотрения, вырабатывается и принимается решение по дальнейшей тактике ведения пациента, о профессиональном, должностном соответствии медицинских работников и другим вопросам. 15. На втором и третьем уровнях контроль качества может проводиться по совокупности случаев оказания медицинской помощи, отобранных по тематическому и другим признакам. 16. Контролю качества в обязательном порядке подлежат: 1) случаи оказания медицинской помощи в амбулаторных условиях: повлекшие летальные исходы у детей (от 0 до 17 лет включительно во всех случаях, включая завершенные суициды, по причине травм, отравлений и другое); повлекшие летальные исходы у лиц трудоспособного возраста; повлекшие летальные исходы на дому лиц старше 18 лет от управляемых причин;сопровождающиеся ятрогенными осложнениями, нежелательными реакциями на применение лекарственных препаратов, внутрибольничным инфицированием, неблагоприятными событиями, связанными с применением, хранением, обработкой, обслуживанием, утилизацией медицинских изделий; первичного выхода на инвалидность детей и лиц трудоспособного возраста; заболеваний с удлиненным или укороченным сроком лечения более, чем на 50 процентов от установленного стандартом медицинской помощи; расхождения заключительного клинического диагноза, установленного в амбулаторных и стационарных условиях; расхождения заключительного клинического диагноза и патологоанатомического (судебно-медицинского) диагноза; первичного выявления у пациентов онкологических заболеваний и туберкулеза в поздних стадиях; сопровождавшиеся жалобами граждан или их законных представителей, запросами по обращениям граждан от минздрава АО, правоохранительных органов, Территориального фонда обязательного медицинского страхования, страховых медицинских организаций, иных организаций, уполномоченных обеспечить защиту законных интересов гражданина в получении медицинской помощи надлежащего качества и гарантированного объема медицинской помощи, на доступность и качество оказания медицинской помощи;выявленных дефектов оказания медицинской помощи контролирующими органами и организациями; 2) случаи оказания медицинской помощи в стационарных условиях: повлекшие летальные исходы; сопровождающиеся ятрогенными осложнениями, нежелательными реакциями на применение лекарственных препаратов, внутрибольничным инфицированием, неблагоприятными событиями, связанными с применением, хранением, обработкой, обслуживанием, утилизацией медицинских изделий; повторной госпитализации пациента по поводу одного и того же заболевания в течение трех месяцев, если госпитализация не была ранее запланирована; заболеваний с удлиненным или укороченным сроком лечения более чем на 50 процентов от установленного стандартом медицинской помощи; расхождений заключительного клинического диагноза и патологоанатомического (судебно-медицинского) диагноза; расхождений клинического диагноза до и после проведения оперативного вмешательства; сопровождавшиеся жалобами граждан или их законных представителей на доступность и качество оказания медицинской помощи; выявления дефектов оказания медицинской помощи контролирующими органами и организациями. 17. Случаи оказания медицинской помощи, подлежащие контролю качества в обязательном порядке, рассматриваются в первую очередь. Случаи детской, в том числе младенческой смертности - не позднее 21 дня после факта смерти.18. Врачебной комиссией (подкомиссией) медицинской организации в обязательном порядке проводится контроль качества оказания медицинской помощи:случаев, сопровождающихся жалобами граждан или их законных представителей на доступность и качество медицинской помощи;случаев материнской, детской, перинатальной смертности, включая амбулаторный этап наблюдения по беременности по всем случаям перинатальной смертности и младенческой смертности вследствие болезней перинатального периода и врожденных пороков развития19. Формы контроля качества: текущий контроль качества осуществляется преимущественно на первом уровне, направлен на выявление отклонений в процессе осуществления медицинской деятельности и принятие необходимых мер по их устранению; заключительный контроль качества осуществляется преимущественно на втором и третьем уровнях по результатам законченных случаев осуществления медицинской деятельности, направлен на предупреждение и пресечение дефектов осуществления медицинской деятельности; ретроспективный контроль качества осуществляется преимущественно на втором и третьем уровнях, направлен на совершенствование организации и осуществления медицинской деятельности. 20. Объемы проведения контроля качества определяются с учетом структуры, мощности структурных подразделений, объемов оказываемой медицинской помощи в медицинской организации. 21. Устанавливаются следующие объемы проведения контроля качества (сверх случаев, подлежащих контролю в обязательном порядке):для заведующих структурными подразделениями медицинских организаций, оказывающих медицинскую помощь в амбулаторных условиях и вне медицинской организации, - ежемесячно не менее 0,5 процентов от числа законченных случаев оказания медицинской помощи; для заведующих структурными подразделениями медицинских организаций, оказывающих медицинскую помощь в условиях дневного стационара и в стационарных условиях: при мощности 10 коек и менее - 100 процентов законченных случаев;при мощности от 11 до 25 коек - не менее 50 процентов законченных случаев;при мощности 26 коек и более - не менее 25 процентов законченных случаев.для заместителей руководителя медицинской организации (по медицинской части, лечебной работе, а также иных должностей, ответственных за медицинскую деятельность) - ежеквартально не менее 30 законченных случаев оказания медицинской помощи. 22. Объем проведения контроля качества врачебной комиссии (подкомиссии) медицинской организации определяется приказом руководителя медицинской организации. 23. Для проведения контроля качества в медицинских организациях рекомендуется к применению:«Автоматизированная технология экспертизы качества медицинской помощи» (АТЭ КМП) - автоматизированный комплекс стандартизированных процедур, правил, алгоритмов, методических приемов, используемых вне зависимости от диагноза заболевания, вида оказания медицинской помощи, места оказания помощи (стационар, поликлиника); методика определения показателя «Уровень качества лечения» (далее - УКЛ) - оценочные коэффициенты для каждого элемента лечебно-диагностического процесса. Сумма коэффициентов составляет уровень качества лечения в каждом конкретном случае.24. Для проведения контроля качества используются документы, содержащие информацию о ходе выполнения лечебно-диагностического процесса: медицинская карта стационарного или амбулаторного больного, карта вызова скорой медицинской помощи и другие. 25. Результаты контроля качества при определении УКЛ фиксируются в «Карте внутреннего контроля качества медицинской помощи» по форме, являющейся приложением N 1 к настоящему Положению. 26. Если медицинская помощь, качество которой оценивается, оказывалась пациенту на нескольких этапах (поликлиника, стационар, несколько клинических отделений, несколько медицинских организаций), каждый этап оценивается отдельно на основе соответствующего медицинского документа. По результатам оценки каждого этапа составляется необходимое количество карт внутреннего контроля качества, а также общее заключение по результатам экспертизы.27. Если медицинская помощь пациенту оказывалась по разным клиническим профилям, к проведению контроля качества привлекаются специалисты медицинской организации разных клинических специальностей, которые анализируют один и тот же медицинский документ. По результатам оценки составляется соответствующее количество карт внутреннего контроля качества и общее заключение.28. При оценке оформления первичной медицинской документации учитывается соответствие требованиям нормативных документов, регламентирующих порядок оформления медицинской документации. Проводится оценка соблюдения прав пациента, установленных законодательством Российской Федерации и соблюдения медицинскими работниками ограничений, налагаемых на них при осуществлении медицинской деятельности в соответствии со статьей 74 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (далее Федеральный закон N 323-ФЗ).29. Результаты второго и третьего уровня контроля качества по совокупности карт внутреннего контроля качества отдельного врача (структурного подразделения) оформляются заключением по результатам тематического контроля качества медицинской помощи по форме, являющейся приложением N 2 к настоящему Положению. В случае если контроль качества проводился по обращению пациента или его законного представителя, по запросу контролирующих органов, результат оформляется в виде заключения по результатам целевого контроля качества медицинской помощи по форме, являющейся приложением N 3 к настоящему Положению.30. Заместители руководителя медицинской организации по результатам контроля качества составляют ежеквартальный отчет, по результатам случаев перинатальной, детской, младенческой смертности - ежемесячный отчет по форме, являющейся приложением N 4 к настоящему Положению, с пояснительной запиской о выявленных дефектах. 31. Карты контроля качества медицинской помощи I уровня хранятся у ответственного за проведение контроля в течение года. Карты и экспертные заключения по целевым экспертизам - в течение 3 лет.32. Заместители руководителя медицинской организации, ответственные за контроль качества, фиксируют результаты контроля качества в журнале внутреннего контроля качества и безопасности медицинской деятельности по форме, являющейся приложением N 6 к настоящему Положению.
III. Организация проведения внутреннего контроля безопасности медицинской деятельности
III. Организация проведения внутреннего контроля безопасностимедицинской деятельности
33. Объектом внутреннего контроля безопасности медицинской деятельности являются условия труда медицинских работников, применение и эксплуатация медицинских изделий, их утилизация (уничтожение), соблюдение требований к обращению лекарственных средств, соблюдение требований по обеспечению инфекционной безопасности в медицинской организации, а также соблюдение установленных для медицинских и фармацевтических работников ограничений налагаемых на них при осуществлении медицинской деятельности в соответствии со статьей 74 Федерального закона N 323-ФЗ. 34. В ходе контроля за безопасностью условий труда оценивается: соблюдение требований трудового законодательства Российской Федерации и иных нормативных правовых актов, содержащих нормы трудового права;
соблюдение государственных нормативных требований охраны труда: состояние рабочих мест;
предоставление работникам, занятым на работах с вредными и (или) опасными условиями труда, компенсаций, установленных по результатам специальной оценки условий труда; обеспеченность работников средствами индивидуальной защиты, молоком или другими равноценными пищевыми продуктами, лечебно-профилактическим питанием; своевременность организации периодических медицинских осмотров.35. В ходе контроля за соблюдением требований по безопасному применению и эксплуатации медицинских изделий и их утилизации (уничтожению) оцениваются:обучение работников безопасным методам и приемам применения и эксплуатации медицинских изделий; соблюдение требований к состоянию помещений, в которых располагаются медицинские изделия или проводится их уничтожение (утилизация); соблюдение требований безопасности медицинских изделий, предусмотренных технической и эксплуатационной документацией производителя; соблюдение требований к утилизации (уничтожению) медицинских изделий, предусмотренных технической и эксплуатационной документацией производителя; соблюдение правил в сфере обращения медицинских изделий, утвержденных законодательством Российской Федерации.36. В ходе контроля за обращением лекарственных средств оценивается соблюдение правил в сфере обращения лекарственных средств, утвержденных законодательством Российской Федерации.37. В ходе контроля по обеспечению инфекционной безопасности оцениваются: наличие организационных мероприятий по профилактике инфекций, связанных с оказанием медицинской помощи;своевременность вакцинации работников медицинской организации;организация безопасного обращения с медицинскими отходами;
организация и результаты производственного контроля;
наличие/отсутствие аварийных ситуаций у работников медицинской организации.
38. Результаты внутреннего контроля безопасности медицинской деятельности фиксируются в карте контроля безопасности медицинской деятельности по форме, являющейся приложением N 5 к настоящему Положению. Карты хранятся у ответственного за проведение контроля в течение 3-х лет, в медицинской организации - постоянно.39. Внутренний контроль безопасности медицинской деятельности проводится ежеквартально. По результатам контроля принимаются управленческие решения.40. Заместители руководителя медицинской организации, ответственные за контроль безопасности медицинской деятельности, фиксируют результаты контроля безопасности в журнале внутреннего контроля качества и безопасности медицинской деятельности по форме, являющейся приложением N 6 к настоящему Положению.IV. Порядок проведения анкетирования граждан
IV. Порядок проведения анкетирования граждан
41. В целях изучения удовлетворенности граждан оказанной медицинской помощью рекомендуется проведение в медицинской организации анонимного анкетирования граждан с периодичностью не реже одного раза в квартал.42. При организации и проведении анкетирования граждан рекомендуется руководствоваться законодательством Российской Федерации и законодательством Архангельской области, а также рекомендациями министерства здравоохранения Архангельской области.43. В используемой анкете рекомендуется предусмотреть включение вопросов по следующим разделам:доступность медицинской помощи (режим работы медицинской организации, графики работы специалистов, кабинетов, сроки ожидания плановой медицинской помощи);информирование населения об оказываемой медицинской помощи (наличие информации на стендах, сайте медицинской организации в соответствии с приказом Министерства здравоохранения Российской Федерации от 30 декабря 2014 года N 956н «Об информации, необходимой для проведения независимой оценки качества оказания услуг медицинскими организациями, и требованиях к содержанию и форме предоставления информации о деятельности медицинских организаций, размещаемой на официальных сайтах Министерства здравоохранения Российской Федерации, органов государственной власти субъектов Российской Федерации, органов местного самоуправления и медицинских организаций в информационно-телекоммуникационной сети Интернет»);комфортность условий предоставления услуг (возможность записаться на прием к врачу по телефону, через электронную регистратуру, доступность здания для лиц с ограниченными возможностями, иное);соблюдение правил и норм профессионального поведения медицинским персоналом (деонтология).44. Информация о результатах проведенного анкетирования является открытой и предоставляется органам и организациям по запросам.45. По результатам анкетирования составляется пояснительная записка с выводами и принятыми решениями.46. Результаты проведенного анкетирования могут использоваться руководителем медицинской организации в целях совершенствования качества медицинской помощи, совершенствования организационных технологий оказания медицинской помощи и материального стимулирования персонала.
V. Заключительные положения
V. Заключительные положения
47. Работниками медицинской организации, ответственными за проведение внутреннего контроля, по результатам контроля незамедлительно принимаются меры по пресечению нарушений требований к обеспечению качества и безопасности медицинской деятельности, установленных законодательством Российской Федерации, в пределах их полномочий. 48. Информация о принятых мерах доводится до сведения руководителя медицинской организации. 49. При необходимости реализации мероприятий, направленных на оптимизацию организации оказания медицинской помощи, формируется план мероприятий по управлению качеством медицинской помощи, включающий: организационные мероприятия - проведение совещаний, инструктажей, издание приказов, инструкций, совершенствование организационных технологий оказания медицинской помощи, и иное;образовательные мероприятия - проведение клинических разборов, патологоанатомических конференций, научно-практических конференций, направление медицинских работников на повышение квалификации (в том числе внеплановое), обеспечение актуальной медицинской литературой, и иное; дисциплинарные меры - наложение дисциплинарных взысканий в соответствии с Трудовым Кодексом Российской Федерации; мероприятия по совершенствованию материально-технической базы, информатизации медицинской организации; мероприятия по развитию кадрового потенциала. 50. Для оценки динамики показателей внутреннего контроля в медицинской организации (в том числе ее структурных подразделениях) анализ результатов внутреннего контроля проводится по итогам прошедшего месяца, квартала и года.51. Работники медицинской организации, ответственные за проведение внутреннего контроля качества и безопасности медицинской деятельности, несут ответственность за объективность и достоверность результатов проведенного контроля.
Приложение 1 Карта внутреннего контроля качества медицинской помощи
Приложение N 1к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинскихорганизациях Архангельской области
Наименование медицинской организации _______________________________________________________,Ф.И.О.(больного)_______________________________________________________________, д.р. __________, адрес_____________________________N ист. б-ни _______, отделение________________, период лечения _________________________, к-во к/дней_______, врач________________, Диагноз (основной) ___________________________________________________________________________________________ | ||||
Контроль качества медицинской помощи | ||||
N п/п | Критерии оценки | Оценоч-ный коэффи-циент | Уровень контроля качества | Замечания, которые послужили основанием для снижения оценки |
I. Шкала блока оценки диагноза (ОД) | ||||
Основной и сопутствующий диагнозы: | ||||
1. | установлены в соответствии с общепринятыми классификациями; | 1,0 | ||
2. | не указан один из элементов диагноза или не вынесены диагнозы сопутствующих заболеваний; | - 0,2 | ||
3. | не отражают основные положения общепринятых классификаций; | - 0,5 | ||
4. | несоответствие диагноза клинико - диагностическим данным. | - 1,0 | ||
Итого по блоку: | ||||
II. Шкала блока оценки диагностических мероприятий (ОДМ)* | ||||
Диагностические исследования: | ||||
1. | проведены согласно стандарту, без дублирования предыдущих этапов; | 1,0 | ||
2. | имело место необоснованное дублирование предыдущих этапов; | - 0,2 | ||
3. | лабораторные и инструментальные исследования проведены не в полном объеме; | - 0,2 | ||
4. | проведены непоказанные диагностические мероприятия, не в соответствии со стандартом; | - 0,25 | ||
5. | не выполнены; | - 1,0 | ||
Итого по блоку: | ||||
III. Шкала блока оценки адекватности методов лечения и лекарственной терапии (ОМЛ)* | ||||
Лечение проведено: | ||||
1. | согласно стандарту; | 1,0 | ||
2. | адекватно, но имела место полипрагмазия (без решения ВК); | - 0,2 | ||
3. | использовались методы лечения и лекарственные препараты вне стандарта и не включенные в формулярный перечень без решения ВК; | - 0,2 | ||
4. | не в полном объеме; | - 0,25 | ||
5. | не соответствовало диагнозу или не проводилось; | - 1,0 | ||
Итого по блоку: | ||||
IV. Шкала блока оценки листа назначений (ОЛН) | ||||
1. | Оформление листа назначений без замечаний; | 1,0 | ||
2. | Отсутствует в листе назначений: | |||
- наименование препарата на латинском языке | - 0,1 | |||
- дозы | - 0,2 | |||
- кратности | - 0,2 | |||
- пути введения | - 0,2 | |||
- даты отмены препаратов (для стационара) | - 0,1 | |||
Итого по блоку: | ||||
V. Шкала блока оценки оперативного вмешательства (ООВ) | ||||
Тактика определена: | ||||
1. | правильно, операция выполнена своевременно и адекватно: | 1,0 | ||
2. | несвоевременно; оперативное вмешательство выполнено с опозданием (для острых заболеваний) или в ходе операции допущены отдельные погрешности, не повлекшие увеличение сроков (удорожания) лечения | - 0,25 | ||
3 | несвоевременно, не выполнено оперативное вмешательство, оперативное вмешательство выполнено с опозданием (для острых заболеваний) или в ходе операции допущены погрешности, повлекшие осложнения, увеличение сроков (удорожания) лечения, перевод в другие МО для долечивания; | - 0,75 | ||
4. | несвоевременно, допущены грубые нарушения хирургической тактики, повлекшие инвалидизацию больного или летальный исход; | - 1,0 | ||
Итого по блоку: | ||||
VI. Шкала блока оценки послеоперационного лечения (ОПЛ) | ||||
1. | Послеоперационный период протекал без осложнений; | 1,0 | ||
Имели место дефекты послеоперационного периода: | ||||
2. | не повлекшие за собой увеличение сроков лечения и не потребовавшие повторной операции; | - 0,25 | ||
3. | повлекшие за собой увеличение сроков лечения, повторную операцию, перевод в специализированную МО; | - 0,75 | ||
4 | приведшие к инвалидизации больного или летальному исходу. | - 1,0 | ||
Итого по блоку: | ||||
VII. Шкала блока оценки конечного результата (ОКР) | ||||
1. | Исходы: выздоровление, улучшение, без перемен, др. исходы при адекватном лечении | 1,0 | ||
2. | Вследствие неадекватного лечения пациент выписан: | |||
- без перемен | - 0,25 | |||
- с ухудшением | - 0,75 | |||
- наступила смерть | - 1,0 | |||
Итого по блоку: | ||||
VIII. Шкала оценки блока качества оформления первичной медицинской документации**: | ||||
1. | медицинская документация оформлена без замечаний; | 1,0 | ||
2. | не соответствует требованиям заполнения медицинской документации; отсутствие информированного согласия на медицинское вмешательство, согласия на обработку персональных данных; | от - 1,0 до - 0,1 | ||
3. | кратность и качество оформления записей осмотров заведующего отделением не соблюдена; | - 0,25 | ||
4. | некачественное динамическое наблюдение или его отсутствие; | - 0,5 | ||
5. | записи в медицинской документации не подлежат прочтению; | - 1,0 | ||
Итого по блоку: | ||||
IX. Шкала оценки блока экспертной работы (ОЭР): | ||||
1. | без замечаний; | 1,0 | ||
2. | необоснованная выдача (продление) листка нетрудоспособности; | - 1,0 | ||
3. | превышение или сокращение средних ориентировочных сроков на 50 и более % без оснований; | - 0,25 | ||
4. | несвоевременное направление на ВК; | - 0,25 | ||
5. | эпикризы на ВК неинформативны; | - 0,2 | ||
6. | несвоевременное направление на МСЭ; | - 0,2 | ||
7. | решение ВК без обоснования сроков временной нетрудоспособности; | - 0,2 | ||
Итого по блоку: | ||||
УКЛ: | ||||
* данный блок (раздел) оценивается в соответствии с федеральными стандартами медицинской помощи (при их наличии) в случае типичного течения болезни и в соответствии с конкретной клинической ситуаций, при отсутствии федеральных стандартов медицинской помощи оценка осуществляется исходя из клинических протоколов, национальных рекомендаций, иных нормативных и методических документов, определяющих технологию лечебно-диагностического процесса, порядок организации медицинской помощи, с учетом особенностей течения заболевания каждого пациента и условий оказания медицинской помощи** данный блок (раздел) оценивается в соответствии с Правилами ведения медицинской документации, утвержденными руководителем медицинской организации. Примечание: 1. Оценка каждого блока при наличии замечаний производится путем вычитания оценочного коэффициента от единицы и поэтому перед оценочным коэффициентом дефектов стоит знак «-». При значении дефектов равном (- 1,0) все остальные дефекты в блоке не учитываются. 2. Уровень качества лечения (УКЛ) определяется как среднее арифметическое: сумма полученных баллов / на число оцениваемых блоков.УКЛ оценивается по следующей шкале: 1,0 - 0,95 - отлично; 0,94 - 0,85 - хорошо; 0,84 - 0,71 - удовлетворительно; 0,7 и меньше - неудовлетворительно.3. Медицинская организация вправе увеличить количество оценочных блоков или расширить градацию внутри оценочного блока исходя из специфики учреждения и особенностей лечебно-диагностического процесса. |
Приложение 2 Заключение по результатам тематического контроля качества медицинской помощи
Приложение N 2к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинскихорганизациях Архангельской области
1. Медицинская организация (структурное подразделение) ___________________________________________2. Ф.И.О. ответственного за проведение контроля качества ___________________________________________3. Период проведения экспертизы с____________по_______________20____г.4. Тематика экспертизы____________________________________________________________________________________________________________________________________________________________________6. Вид медицинской помощи (нужное подчеркнуть) амбулаторно-поликлиническая, стационарная, стационарозамещающая.5. Объем выборки ___________________________________________________________________________.6. УКЛ средний ______________________________________________________________________________.8. Выводы по результатам тематической экспертизы: _____________________________________________________________________________________________________________________________________________________________________________________________________________________________________Принятое решение: _____________________________________________________________________________________________________________________________________________________________________Ф.И.О. ответственного за проведение контроля качества ____________________________________________ Дата составления: ____________ Подпись _______________ |
Приложение 3 Заключение по результатам целевого контроля качества медицинской помощи
Приложение N 3к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинскихорганизациях Архангельской области
1. Медицинская организация (структурное подразделение) __________________________________________2. Врачебная комиссия в составе: __________________________________________________________________________________________________________________________________________________________3. Период проведения экспертизы с____________по_______________20_____г.4. ФИО пациента _______________________, д/р___________, адрес: __________________________________________________________________________________________________________________________ N истории болезни (амбулаторной карты) _______________________________________________________ 5. Основание для проведения экспертизы: (нужное подчеркнуть) по обращению пациента (его законного представителя); запрос от органов управления здравоохранением и пр., летальный исход, впервые выявленное онкологические заболевания в поздних стадиях; случай внутрибольничного осложнения и инфицирования, случаи первичного выхода на инвалидность, повторная госпитализация; длительная госпитализация, расхождения диагнозов, другое: ____________________________________________________________________________________________________________________________________________________________ 6. Вид медицинской помощи (нужное подчеркнуть) амбулаторно-поликлиническая, стационарная, стационарозамещающая. 7. УКЛ _____.8. В ходе экспертизы выявлено (при УКЛ менее 0,95):нарушение порядков оказания медицинской помощи _____________________________________________________________________________________________________________________________________________________________________________________________________________________________________нарушение стандартов медицинской помощи ______________________________________________________ ___________________________________________________________________________________________ имеет место неудовлетворенность потребителей медицинской помощью (данный раздел заполняется при проведении экспертизы по жалобам) ___________________________________________________________________________________________,другое: ________________________________________________________________________________________________________________________________________________________________________________9. Выводы по результатам целевой экспертизы: _______________________________________________________________________________________________________________________________________________10. Принятое решение по результатам целевой экспертизы: ____________________________________________________________________________________________________________________________________ Дата составления: ___________ подписи членов ВК: _______________________ |
Приложение 4 ОТЧЁТ за _______ квартал 20____ г. по результатам контроля качества медицинской помощи
Приложение N 4к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинских
организациях Архангельской области
N | Виды экспертиз | Контроль качества медицинской помощи | Экспертиза качества медицинской помощи с использованием АТЭ | ||||||||
общее кол-во карт | доля случаев с УКЛ менее 0,95 | общее кол-во | доля случаев ненадлежащегокачества (%) | Доля случаев ненадлежащего качества по рангам (%) | |||||||
I | II | III | IV | V | VI | ||||||
Проведено всего, из них: | |||||||||||
1. | Целевых, в т.ч. | ||||||||||
1.1 | по обращению пациентов | ||||||||||
1.2 | по запросу от органов управления здравоохранением и пр. | ||||||||||
1.3 | летальные исходы | ||||||||||
1.4 | впервые выявленные онкологические заболевания в поздних стадиях | ||||||||||
1.5 | случаи внутрибольничных осложнений и инфицирования | ||||||||||
1.6 | случаи первичного выхода на инвалидность | ||||||||||
1.7 | повторная госпитализация; | ||||||||||
1.8 | длительная госпитализация | ||||||||||
1.9 | расхождения диагнозов | ||||||||||
1.10 | другие причины | ||||||||||
2. | Тематическихвсего, в т.ч. по следующим темам: | ||||||||||
2.1 |
Приложение 5 Карта внутреннего контроля безопасности медицинской деятельности
Приложение N 5к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинских
организациях Архангельской области
Наименование медицинской организации _______________________________________________________,Структурное подразделение ___________________________________________________________________, Ответственное лицо _____________________________________, период контроля: ________кв., 20_____ г. | ||||
Контроль безопасности медицинской деятельности | ||||
N п/п | Критерии оценки | Оценоч-ный коэффи-циент | Уровень контроля качества | Замечания, которые послужили основанием для снижения оценки |
I. Контроль за безопасностью условий труда | ||||
1. | соблюдение требований трудового законодательства | |||
2. | соблюдение нормативных требований охраны труда | |||
3. | обеспеченность работников средствами индивидуальной защиты | |||
4. | обеспечение работников молоком или выплата компенсаций | |||
5. | своевременность периодических медицинских осмотров | |||
Итого по блоку: | ||||
II. Соблюдение требований по безопасному применению и эксплуатации медицинских изделий и их утилизации (уничтожению) | ||||
1. | обучение работников безопасным методам и приемам применения и эксплуатации медицинских изделий; | |||
2. | соблюдение требований к состоянию помещений, в которых располагаются медицинские изделия или проводится их уничтожение (утилизация) | |||
3. | соблюдение требований безопасности медицинских изделий | |||
4. | соблюдение требований к утилизации (уничтожению) медицинских изделий | |||
5. | соблюдение правил в сфере обращения медицинских изделий (мониторинг безопасности) | |||
Итого по блоку: | ||||
III. Контроль за обращением лекарственных средств | ||||
1. | соблюдение температурного режима | |||
2. | ведение учета лекарственных средств с истекающим сроком годности | |||
3. | мониторинг безопасности | |||
Итого по блоку: | ||||
IV. Контроль по обеспечению инфекционной безопасности | ||||
1. | наличие организационных мероприятий по профилактике ИСМП | |||
2. | своевременность вакцинации сотрудников медицинской организации | |||
3. | безопасное обращение с медицинскими отходами | |||
4. | результаты производственного контроля без нарушений | |||
5. | отсутствие аварийных ситуаций | |||
Итого по блоку: | ||||
Общее количество балов | ||||
Средний балл | ||||
Коэффициент качества | ||||
Примечание: При соблюдении требований законодательства / соответствия требованиям параметр оценивается в 1 балл. При соответствии / соблюдении требований не в полном объеме - 0,5 балла. При несоответствии / не соблюдении требований параметр оценивается «- 1» балл.Коэффициент качества: «хорошо» при среднем балле 1 - 0,8; «удовлетворительно» - 0,79 - 0,6; «неудовлетворительно» - менее 0,6.Медицинская организация вправе увеличить количество оценочных блоков или расширить градацию внутри оценочного блока исходя из специфики учреждения. |
Приложение 6 Журнал внутреннего контроля качества и безопасности медицинской деятельности
Приложение N 6к Методическим рекомендациям по организациивнутреннего контроля качества и безопасности медицинскойдеятельности в государственных медицинских
организациях Архангельской области
Iблок | Внутренний контроль качества медицинской помощи | Проверяемый период, дата проведения контроля | Структурное подразделение, количество законченных случаев | Количествопроверенныхслучаевоказаниямедицинской помощи / % от законченных | Средний УКЛ | Выявленные нарушения | ||||||
Оформление диагноза (абс.) / % | Диагностиче-ские мероприятия (абс.) / % | Адекватность лечебной терапии(абс.) / % | Адекватность оперативного лечения(абс.) / % | Оформление медицинской документации (абс.) / % | Экспертная работа(абс.) / % | |||||||
IIблок | Внутренний контроль безопасности медицинской деятельности | Проверяемый период, дата проведения контроля | Структурное подразделение | Средний балл | Выявленные нарушения | Принятые управленческие решения | ||||||
Безопасность условий труда(балл) | Безопасная эксплуатация медицинских изделий(балл) | Соблюдение требований обращения лекарственных средств(балл) | Обеспечение инфекционной безопасности(балл) | По контролю качества | По безопасности медицинской деятельности | |||||||
Текст документа сверен по: официальная рассылка
Безопасности медицинской деятельности
Внутренний контроль качества и безопасности медицинской деятельности базируется на ФЗ «Об охране здоровья граждан», а также на методических рекомендациях Росздравнадзора.
В материале рассмотрен пример организации контроля в соответствии с этими рекомендациями, начиная от назначения ответственных лиц, заканчивая оформлением отчета о контроле.
↯ Внимание! Для скачивания доступны новые образцы: Приказ о внедрении ВКК, Алгоритм создания СОПа, Приказ о Внедрении профстандартов
Внутренний контроль качества и безопасности медицинской деятельности: организация
В рекомендациях Росздравнадзора выделены разделы или направления контроля. В первую очередь, по каждому направлению необходимо назначить ответственных лиц.
Далее необходимо проанализировать, на какие именно отделения медучреждения распространяются предложенные Росздравнадзором мероприятия.
Пример карты внутреннего контроля и безопасности медицинской деятельности посмотреть/скачать>>
Комиссия специалистов проводит самооценку по вмененным направлениям, выявленные нарушения и несоответствия отражаются в отчете. На основании него руководство медучреждения составляет план корректировки, анализирует, каких мероприятий в организации внутреннего контроля недостаточно.
Рассмотрим подробнее процедуру самооценки на практическом примере с рекомендуемыми бланками для каждого мероприятия.
Распределение зон ответственности по направлениям контроля
В предложенных Росздравнадзором говорится об 11 направлениях работы для стационарных медучреждений.
Для того, чтобы контроль был эффективным, по каждому направлению главный врач должен назначить ответственных должностных лиц. Если одно из направлений кажется слишком объемным, оно может быть разделено на несколько направлений.
Кого можно назначить ответственным на практике:
- заместитель главного врача по медицинской части может нести ответственность за хирургическую безопасность, за преемственность медицинской помощи, а также за организацию оказания медицинских услуг, базирующуюся на данных доказательной медицины;
- заместитель главного врача по общей работе может быть назначен ответственным за безопасность больничной среды для пациентов и медперсонала, а также за контроль безопасности и качества используемых при оказании медпомощи изделий медицинского назначения;
- заместитель главного врача по экономической работе в силу своих непосредственных обязанностей может нести ответственность за направление по системе управления персоналом медучреждения;
- начальник информационного отдела (отдела сервисов и коммуникаций) назначается ответственным за организацию идентификации личности больных, а также за лекарственную безопасность;
- заведующий отделением анестезиологии и реаниматологии в силу своих обязанностей может отвечать за организацию неотложной и экстренной медпомощи;
- главный эпидемиолог медучреждения (или врач-эпидемиолог в единственном лице) несет ответственность за организацию санитарно-эпидемиологической безопасности;
- заведующий трансфузиологическим отделением (или врач-трансфузиолог) отвечает за организацию профилактических мер при переливании донорской крови и препаратов из нее и компонентов донорской крови;
- главная медицинская сестра медучреждения ответственна за направление, связанное с профилактикой падений пациентов, а также с профилактикой развития пролежней.
Рабочая группа по направлениям вошла в состав сформированной главным врачом мультидисциплинарной команды специалистов, которая несет ответственность за проведение самооценки.
Кроме того, в состав команды был включен юрисконсульт и эпидемиолог, как внутренние независимые аудиторы. Заместитель главного врача по медицинской части назначен руководителем команды по самооценке.
Внутренние аудиторы были подготовлены в соответствии с международным стандартом ИСО 9001:2015 (внутренний контроль СМК), который применим и для организации внутренней самооценки.
В соответствии с этим стандартом главными задачами аудиторов являлась:
- оценка достоверности полученных в ходе проверки данных;
- документирование процесса самооценки;
- определение соответствие выявленных показателей требованиям Росздравнадзора;
- предложение корректирующих действий по итогам проверки.
Матрица ответственности: пример
Как мы уже говорили, внутренний контроль качества и безопасности медицинской деятельности рекомендуется организовывать по направлениям.
В связи с этим, необходимо определить, на какие отделения медучреждения распространяются отдельные требования Росздравнадзора.
Эту задачу решает матрица ответственности, которая по отдельным требованиям, направлениям и показателям связывает зону ответственности руководителей направлений, главного врача и отделения медучреждения.
Ниже представлен пример такой матрицы, который наглядно демонстрирует удобство такого подхода в организации внутреннего контроля.
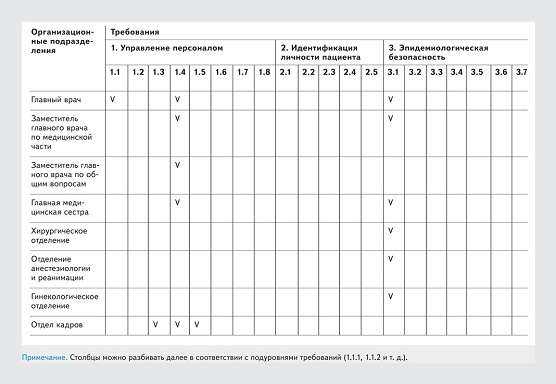
По отмеченным галочкам может увидеть, к какому отделению или руководителю относимы те или иные требования, а также какие отделения задействованы при проверке тех или иных критериев.
Например, мы видим, что руководитель медучреждения отвечает за организацию систему управления сотрудниками, за формирование кадрового резерва, за эпидемиологическую безопасность.
Это соответствует и конкретным пунктам рекомендаций Росздравнадзора (п. 1.1, п. 1.4, п. 3.1).
После заполнения подобной таблицы становится понятно, как связать организационную структуру медучреждения с направлениями, выделенными в рекомендациях.
При формировании матрицы можно исключить из нее те группы требований, которые не соответствуют направлениям деятельности вашего медучреждения. Например, в поликлиниках может отсутствовать такое направление, как заготовка донорской крови и ее компонентов. Следовательно, это направление исключается из процедуры внутреннего контроля.
Бланки самооценки по направлениям
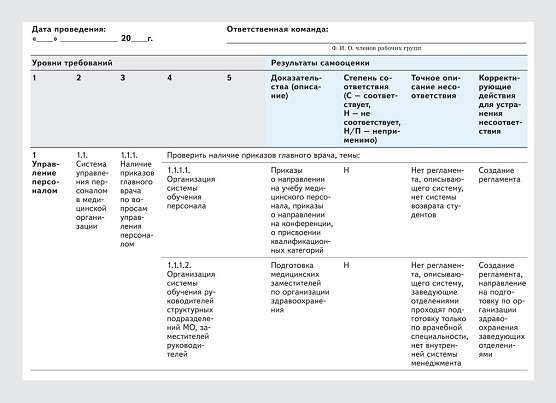
Далее необходимо ознакомить членов рабочих групп с рекомендациями Росздравнадзора, выдать им бланки самооценки по разным направлениям работы. Они должны внимательно изучить этот материал для того, чтобы понять, как работать по разным группам требований и как они взаимосвязаны.
Бланки для самооценки представляют собой таблицы с изложенными в них требованиями рекомендаций. Во время самой самооценки участники групп проверяют, присутствуют ли по тому или иному направлению подтверждения соответствия требованиям.
К этим доказательствам могут быть отнесены:
- личные наблюдения в ходе проверок;
- результаты опроса сотрудников;
- документальные подтверждения, записи в регистрационных журналах.
Для того, чтобы полученная информация была объективной, важно учитывать два момента:
- Часто медработники в ходе контроля заявляют, что они делают необходимую работу, но не отражают это в документации. Если Росздравнадзор указывает на то, что наличие записей в документах обязательно, то утверждения сотрудников будут признаны несоответствием.
- Для опроса необходимо привлекать сотрудников, работающих в разные смены и в разных отделениях, только в таком случае информация будет являться статистически значимой. В отношении наблюдений выборка также должна быть достаточно обширной.
Важно, чтобы в процессе самооценки рабочие группы получали как можно больше значимой информации.
Несоответствия, выявленные в ходе контроля, должны быть записаны подробно. Большой объем информации позволит в дальнейшем более четко проработать корректирующие меры, понять масштаб проблем.
Приведем пример. В процессе самооценки рабочая группа нашла просроченные лекарства.
В качестве дополнительной информации были проведены следующие факты:
- какие именно препараты были просрочены и сколько их;
- в каких условиях хранились лекарства;
- как организовано хранение, и кто за это отвечает;
- какие требования прописаны в инструкции по контролю срока годности препаратов.
Ниже представлен образец бланка самооценки.
Оформление и анализ отчета по результатам самооценки
Внутренний контроль качества и безопасности медицинской деятельности, организованный по рекомендациям Росздравнадзора, предполагает, что по его итогам составляется отчет, который становится основой для корректирующих мероприятий.
В отчете отражаются выявленные несоответствия, которые проранжированы в зависимости от необходимых финансовых и трудовых затрат для их исправления.
В результате получается несколько групп показателей.
В первую группу включаются результаты, которые в ходе самооценки показали полное соответствие требованиям Росздравнадзора, по ним никаких дальнейших действий предпринимать не нужно. Например, если в медучреждении присутствует техника для обработки эндоскопического оборудования в полном соответствии с требованиями СанПиН.
В другие группы включаются отрицательные результаты, то есть полные или частичные несоответствия требования. Далее фиксируются меры, которые необходимо предпринять для полного соответствия.
Например:
- во второй группе – документирование существующей практики. Например, необходимо оформить алгоритмы идентификации больных, которые находятся в тяжелом состоянии;
- в третьей группе – необходимо определить политику медучреждения по вопросу, а также разработать нужные локальные акты. Например, отсутствуют алгоритмы профилактики пролежней, которые нужно создать;
- в четвертой группе – отсутствует структура или ответственные, которые должны заниматься реализацией вопроса. Например, отсутствуют ответственные за работу кабинета катамнеза;
- в пятой группе – существуют проблемы с организацией инфраструктуры медучреждения. По данным направлениям, как правило, необходимы дополнительные финансовые затраты. К примеру, в медучреждении отсутствует лифт с резервным электроснабжением, отсутствует организованная парковка для посетителей и медработников и т.д.
Выделенные по подобному принципу направления работы позволяют в дальнейшем эффективно организовать исправление выявленных несоответствий.
В данном примере рабочая группа выделила три главных направлений корректирующих мер:
- разработать или переработать локальные акты медучреждения;
- организовать инфраструктуру медучреждения по проблемным направлениям;
- провести обучение медперсонала и проверить уровень их знаний по итогам обучения.
Далее составляется график реализации корректирующих мер, которые могут быть рассчитаны на несколько месяцев.
На общем собрании медперсонала обсуждаются результаты проведенной самооценки, доводят до сведения сотрудников планы корректировки.